Diagnostika
Stanovení správné diagnosy je důležité zejména pro volbu způsobu léčby a to i v případě, kdy pro dané onemocnění není dostupná jiná než symptomatická léčba. Velký význam má též pro zlepšení psychického stavu nemocného a zmírnění jeho úzkosti a nejistoty, umožní rovněž předejít ještě neprojeveným příznakům, omezit další zbytečná vyšetření a stanovit rizika pro příbuzné nemocného. Diagnostika DMP je vždy tvořena dvěma částmi – klinickou a laboratorní. V klinické části diagnostiky lékař zhodnotí klinické symptomy, osobní a rodinou anamnézu, výsledky rutinních biochemických a hematologických vyšetření, paraklinických vyšetření a vysloví hypotézu, kterou potvrdí nebo vyvrátí následné laboratorní vyšetření.
Laboratorní diagnostika DMP probíhá buď jako celoplošný screening (např. novorozenecký screening fenylketonurie) nebo jako selektivní screening u vybraných osob, které mají příznaky suspektní pro některou DMP. Pro diagnostiku DMP je zásadní cílené vyšetření metabolitů, enzymů/transportérů, vyšetření tkáně nebo analýza DNA/RNA, protože řada těchto onemocnění nemá jednoznačný obraz na úrovni rutinních biochemických a hematologických vyšetření, zobrazovacích metod ani při standardních bioptických vyšetřeních. Laboratorní diagnostika DMP probíhá na několika úrovních: genetické, enzymatické, na úrovni metabolitů a tkání (Obr. 2).
Nejširší diagnostické možnosti jsou k dispozici na úrovni metabolitů, kde se přímo či nepřímo prokazuje změna koncentrace metabolitu (tj. hromadění substrátu, chybění produktu, alternativní produkty) za použití různých metod biochemických, imunochemických, či metod chemické analýzy.
Vyšetření na úrovni enzymu/transportéru je náročnější ekonomicky i časově a představuje větší zátěž pro pacienta. Stanovuje se změna aktivity postiženého enzymu/transportéru. Tento typ stanovení se využívá v prenatální diagnostice a k potvrzení DMP.
Ekonomicky nejnákladnější je diagnostika na úrovni DNA, kdy je přímo určena konkrétní mutace genu molekulárně-biologickými metodami (PCR, sekvenace). Nalezení patologické mutace v DNA je definitivním potvrzením diagnosy DMP a výsledky tohoto vyšetření slouží jako podklad pro genetické poradenství.
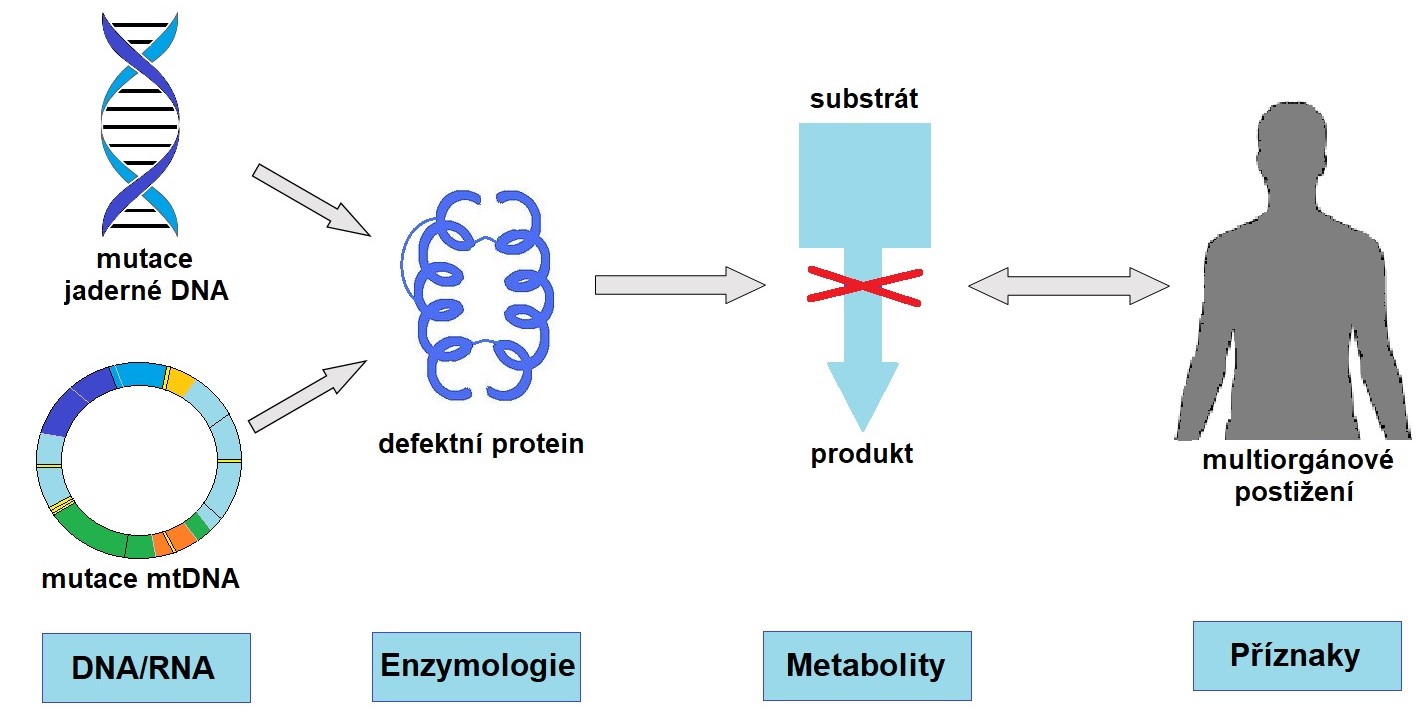
Obr. 2. Zjednodušené schéma patogeneze DMP a úrovně laboratorní diagnostiky DMP (upraveno z Kožich a Zeman 2010)
Novorozenecký screening vyhledává pacienty s předem definovaným spektrem nemocí. Jeho cílem je aktivní vyhledávání pacientů v časném, presymptomatickém stadiu onemocnění tak, aby se tyto choroby diagnostikovaly a léčily před tím, než se stihnou projevit a způsobit pacientovi nevratné poškození zdraví. První novorozenecký screeningový program byl zaveden v 60. letech 20. století v USA pro detekci fenylketonurie. Zakladatelem novorozeneckého screeningu je prof. Robert Guthrie, který vyvinul bakteriální inhibiční test umožňující stanovovat fenylalanin v suché kapce kapilární krve odebrané na filtrační papírek. V ČR se v současné době se vyhledává 15 DMP pomocí tandemové hmotnostní spektrometrie (MS/MS) v suché kapce krve (screening tedy probíhá na úrovni metabolitů); další 3 onemocnění jsou vyhledávána pomocí imunoanalytických metod. Pravidla pro provádění novorozeneckého screeningu (odběr krve, transport vzorků, laboratorní vyšetření atd.) jsou uvedena v Metodickém návodu Ministerstva zdravotnictví České republiky. Pravděpodobnost odhalení některého z těchto 18 onemocnění je 1 : 1150 narozených. V případě pozitivního výsledku novorozeneckého screeningu je diagnosa potvrzena jinými nezávislými metodami.
Zavedení celoplošného screeningu vedlo k formulování obecných pravidel včasné detekce a diagnostiky nemocí Wilsonem a Jungnerem v roce 1968. Ačkoliv byla tato kritéria několikrát revidována, stále představují určité vodítko pro zachování etických principů.
- hledaná nemoc je fatální nebo vede k těžkému postižení, pokud není léčena
- je dostupná léčba, která zlepšuje výsledný stav
- jsou zajištěny vhodné podmínky pro diagnostiku a léčbu hledaného onemocnění
- nemoc by měla mít rozpoznatelnou latentní fázi nebo rozpoznatelné časné symptomatické stadium
- je dostupný vhodný test nebo vyšetření
- tento test nebo vyšetření by měl být populací akceptovatelný
- mechanismy a průběh onemocnění, včetně vývoje latentní fáze k potvrzení diagnosy, by měly být dostatečně známy
- existuje konsenzus o tom, kdo má být léčen jako pacient
- náklady na diagnosu a léčbu screeningem diagnostikovaných pacientů by měly být ekonomicky vyvážené vzhledem ke zdravotnímu systému jako celku
- hledání pacientů by mělo být kontinuálním procesem.
Screeningové metody by měly být rychlé, levné, citlivé, spolehlivé a specifické. Mezi rizika novorozeneckého screeningu patří falešně pozitivní a falešně negativní výsledky a detekce klinicky nezávažných stavů. Falešně pozitivní výsledek screeningu, který se může objevit u jedinců s nezralým enzymovým aparátem, má negativní vliv na psychiku rodičů a zvýšení nepřímých nákladů na kontaktování a další testování. U falešně negativních výsledků screeningu zase hrozí, že nebude včas zahájena léčba, což se negativně projeví na zdravotním stavu pacienta.