Atherosklerosa
Atherosklerosa (z řec. athere – kaše a scleros – tvrdý, ATS) je hlavní příčinou vzniku kardiovaskulárních chorob, jako jsou ischemická choroba srdeční, ischemická choroba dolních končetin a cévní mozková příhoda, které patří mezi nejvýznamnější příčiny světové mortality. ATS je chronické progresivní zánětlivé onemocnění cévní stěny, které je charakterizované místním ukládáním lipidů, krevních komponent a pojiva do intimy arterií a je provázeno změnami v médii cév. Na patogenezi ATS se podílí komplex následných událostí, zahrnujících rozvoj chronického zánětlivého procesu stěny artérií, které vedou k dysfunkci endotelu. Dysfunkce endotelu tedy vzniká jako odpověď na chronické mechanické nebo chemické poškození (teorie „response-to-injury“). Na patogenezi ATS se podílí celá řada faktorů, které zahrnují různé složky krve a stěny artérií (např. monocyty/makrofágy, endotelové buňky, buňky hladkého svalstva cév, trombocyty). Nejvýznamnějším faktorem přispívajícím ke vzniku ATS jsou atherogenní lipoproteiny, zejm. LDL (lipoproteiny o nízké hustotě).
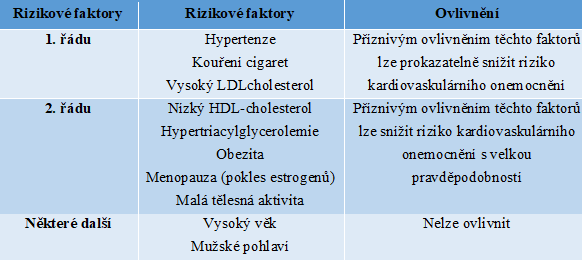
Etiologie ATS je multifaktoriální, což znamená, že se na jejím vzniku a progresi podílí více činitelů, které označujeme jako rizikové faktory ATS (Tabulka 1). Ty můžeme rozdělit na ovlivnitelné a neovlivnitelné. Mezi neovlivnitelné faktory patří vyšší věk, mužské pohlaví a genetická zátěž. Ovlivnitelné rizikové faktory můžeme rozdělit biochemické rizikové faktory (např. hypertenze, vysoký LDL-cholesterol, nízký HDL-cholesterol, hypertriacylglycerolemie, obezita, diabetes mellitus, hyperhomocysteinemie) a faktory životního stylu (např. kouření cigaret, nízká tělesná aktivita, stres, nadměrná spotřeba alkoholu, příjem potravy s vyšším obsahem cholesterolu, nasycených tuků a energie). Mezi rizikové faktory, které významně přispívají k rozvoji ATS, patří hypertenze, dyslipidemie, kouření cigaret, diabetes mellitus a hyperhomocysteinemie. Pokud se u člověka vyskytuje zároveň několik rizikových faktorů, pak se účinky jednotlivých rizikových faktorů vzájemně potencují.
Tabulka 1 Rizikové faktory ATS
ATS léze se pravděpodobně vyvíjejí již od dětství a klinicky se projevují po 20-30 letech klinické latence. Jedná se o dlouhodobý proces, který probíhá v několika fázích: časné fáze jsou charakterizované ukládáním lipidů v intimě cév a pozdní fáze proliferací intimy a nasedající trombózou (Obr. 1). Nejprve vznikají v subendotelovém prostoru izolované pěnové buňky, což jsou velké buňky s intracelulárně nakumulovanými lipidy, které vznikají z makrofágů. Tukové proužky, které vznikají nahromaděním pěnových buněk v subendotelovém prostoru, jsou nejdříve patrnou známkou ATS. V dalších fázích dochází k rozpadu pěnových buněk a uvolnění jejich obsahu, tedy lipidů, do subendotelového prostoru. Takto vznikají nejprve intermediární léze, u kterých je jen malé množství lipidů uloženo extracelulárně, a následně atheromy (atheromové plaky či pláty). Ty jsou tvořeny lipidovým jádrem (extracelulárně nahromaděné lipidy) obklopeným nahromaděnými monocyty, makrofágy, pěnovými buňkami, T‑lymfocyty, pojivem, zbytky rozpadlé tkáně a krystaly cholesterolu. Plaky mohou být infikovány bakterií Chlamydia pneumoniae. V pozdních fázích dochází k proliferaci buněk hladkého svalstva cév v intimě a ke zvýšené syntéze mezibuněčné hmoty, která vytváří vazivovou vrstvu nad lipidovým jádrem za vzniku fibroatheromu. Z fibroatheromů mohou díky jejich masivní kalcifikaci a těžkými degenerativními změnami (např. ruptura, exulcerace, krvácení) vzniknout komplikované léze, které se stávají místem vzniku trombu. Klinickou manifestací pozdních fází ATS jsou ischemická choroba srdeční, ischemická choroba dolních končetin či mozková příhoda.
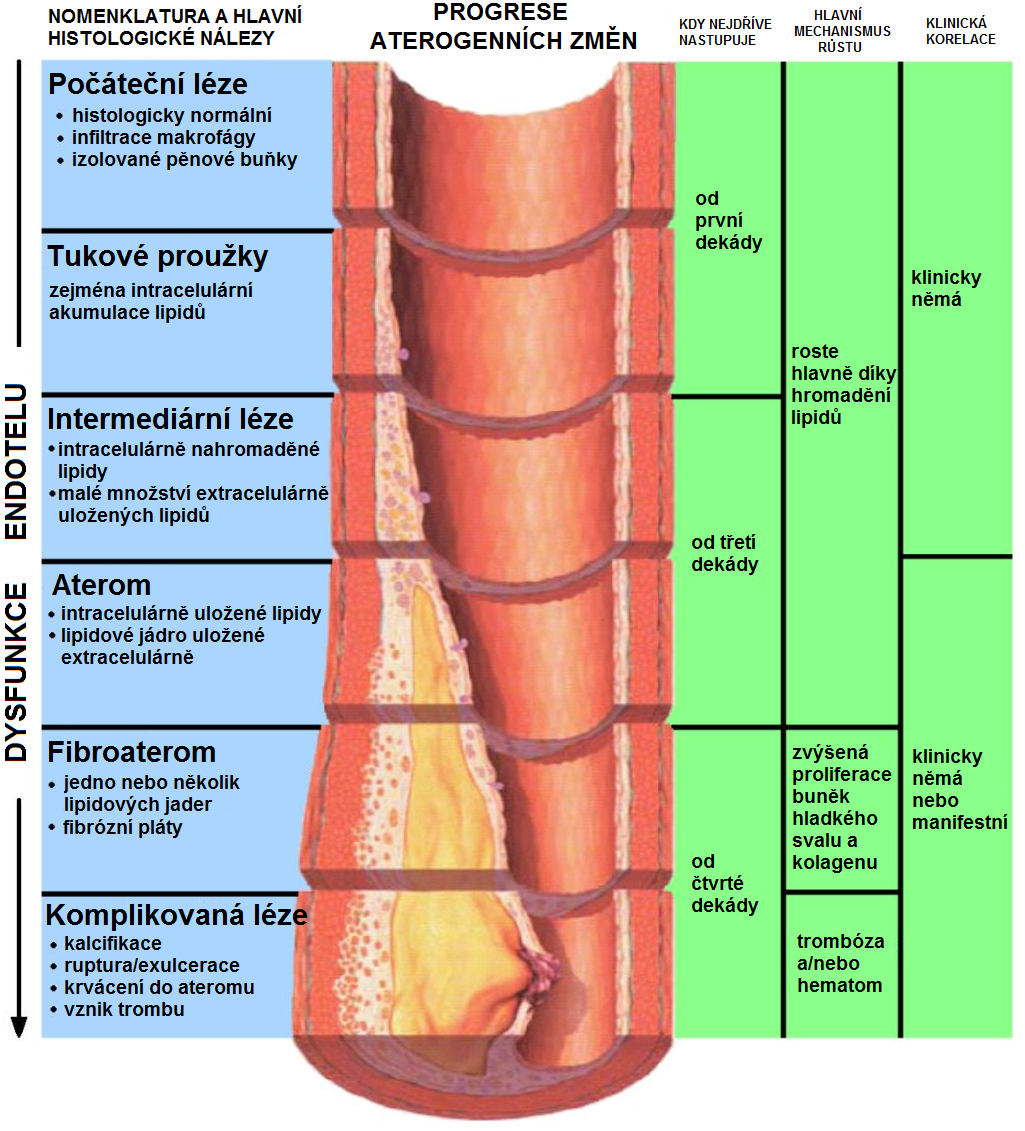
Obr. 1. Vývoj atherosklerotických lézí (upraveno z Child 2006)